Ortopedia interceptiva
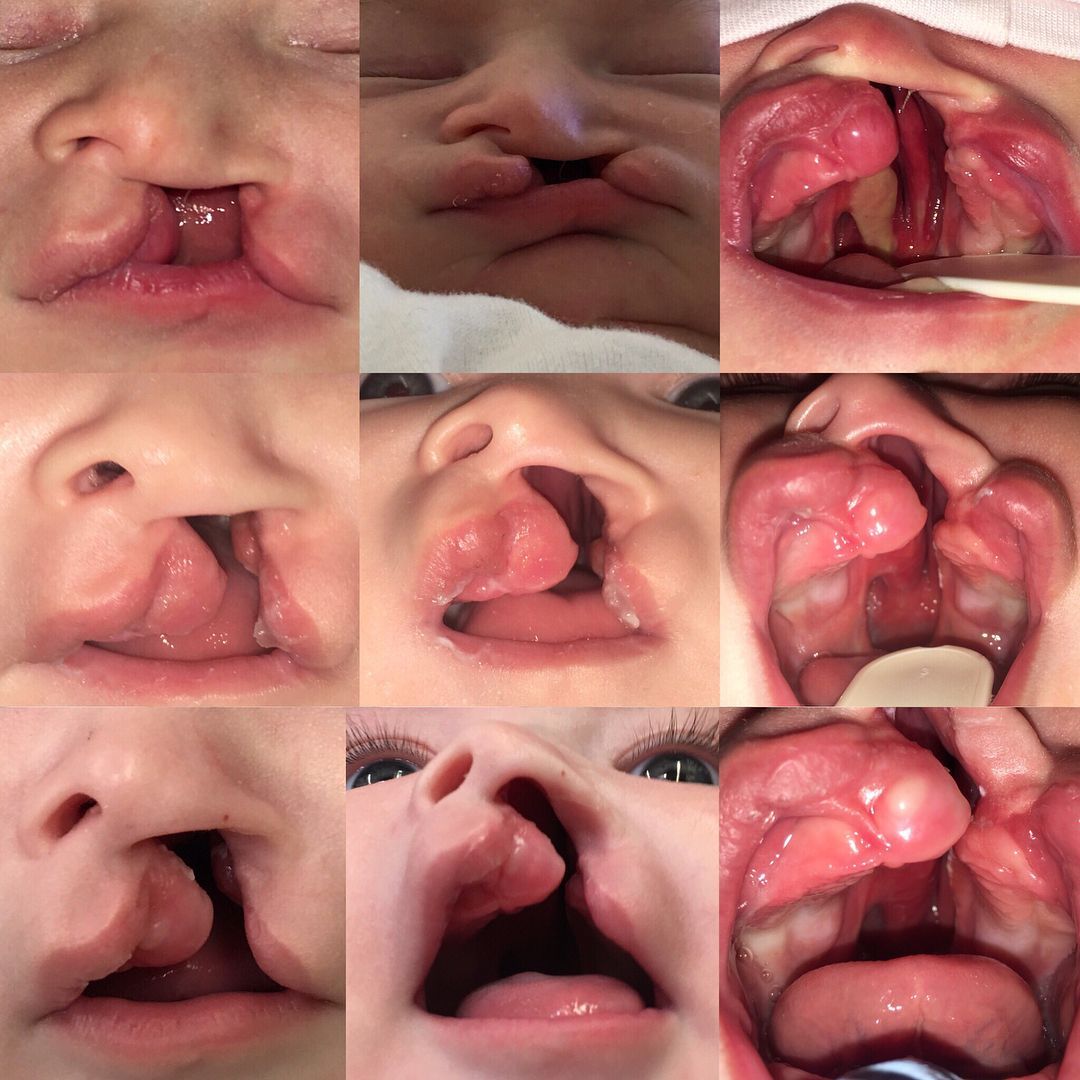
Se realiza una vez finalizada la etapa de la ortopedia prequirúrgica y de las cirugías. Observamos algunos problemas en los pacientes con fisura, como una reducción del crecimiento del maxilar en los tres planos del espacio. Eso sucede debido a la fisura (al tener una sutura, el hueso crece menos) también por los procedimientos quirúrgicos (tensión en los tejidos blandos) y por la función muscular alterada.
En las
fisuras unilaterales nos encontramos con un arco no alineado, sin esa forma redonda que quisiéramos. El hecho de que los segmentos no crezcan en los tres planos del espacio, nos genera mordidas cruzadas. También observamos maloclusiones de clase III, en las que los dientes de arriba están por dentro de los de abajo.
En las
fisuras bilaterales tenemos el hueso del paladar dividido en tres partes y nos colapsan los dos segmentos de los lados hacia el medio. Tenemos problemas con la alineación del arco, perdiendo el arco redondo y encontramos mordidas cruzadas bilaterales. En esos pacientes la premaxila puede estar hacia fuera y a veces también hacia abajo. Solemos encontrar maloclusiones de clase II (los dientes de arriba por fuera de los de abajo), aunque también pueden presentar mordidas cruzadas (clase III).
Algunos problemas de la ortopedia interceptiva pueden ser: mala posición dentaria (que puede generar problemas en el lenguaje y el habla), alteración desviada de la musculatura y complicación en la higiene dental (incremento del riesgo de caries).
Los objetivos en esta fase son:
- Alinear el arco
- Eliminar las mordidas cruzadas (tanto anteriores como posteriores)
- Crear el espacio óptimo que permita la erupción espontánea de los incisivos
- Mejorar la respiración nasal
- Mejorar la correcta posición lingual (mejorando también la función del habla)
- Eliminar hábitos que pueden alterar el crecimiento normal
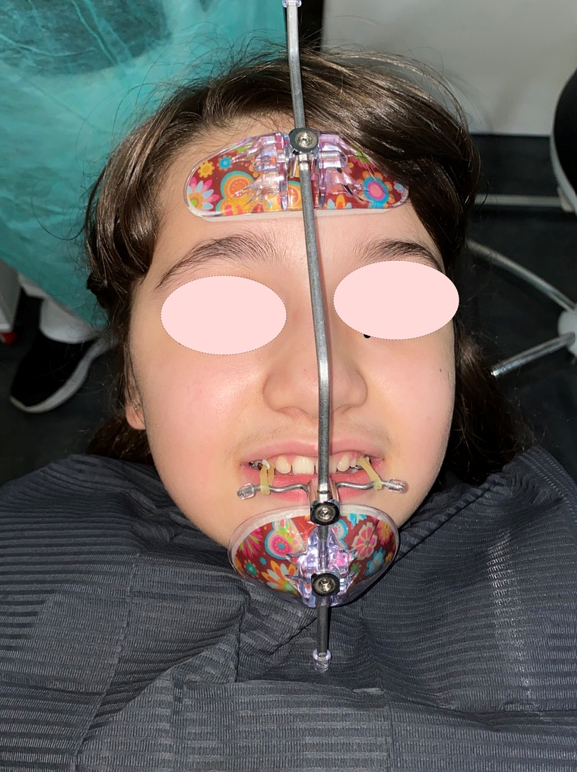
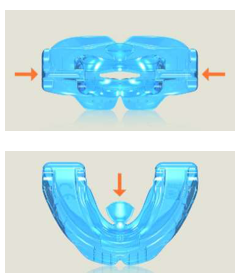
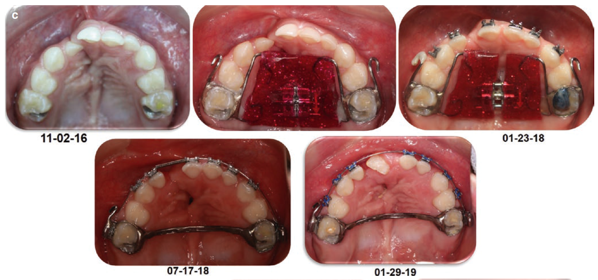
Trabajamos con diversos tipos de aparatos. Unos que llevarán siempre los pacientes con fisura son los expansores, para que el hueso crezca. Existen de tipo fijo y de quita y pon. Se usan largos períodos de tiempo porque los tejidos están comprimidos y eso dificulta que se pueda lograr ese crecimiento.
Alineación de los incisivos maxilares, previa al injerto alveolar
En esta etapa queremos enderezar y desrotar incisivos, corregir mordidas cruzadas y crear una estética óptima con respecto a la línea media facial. Además de la expansión, se pueden colocar brackets en la parte anterior de los dientes de delante para alinear y crear espacio para colocar el injerto alveolar.
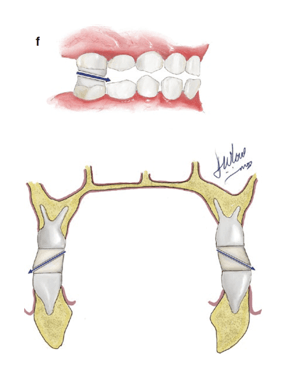
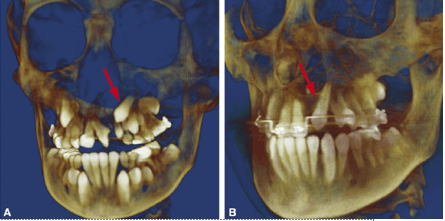
Injerto alveolar
Se coloca hueso en la zona de la fisura para que el diente definitivo, que está por erupcionar en ese lugar (diente lateral o canino), tenga dónde hacerlo. La edad del injerto dependerá de dónde se encuentre la fisura y de cómo vaya el desarrollo de la dentición del paciente.
- Se lleva a cabo el injerto entre los 6 y los 11 años
- Se eliminan las fisuras remanentes
- Permite la erupción de los caninos laterales
- Permite un mejor cierre con ortodoncia en la zona donde tengamos ausencia de incisivos
- Estabiliza los segmentos maxilares separados
- Ofrece soporte óseo a la base alar de la nariz
- Le da continuidad a la encía.
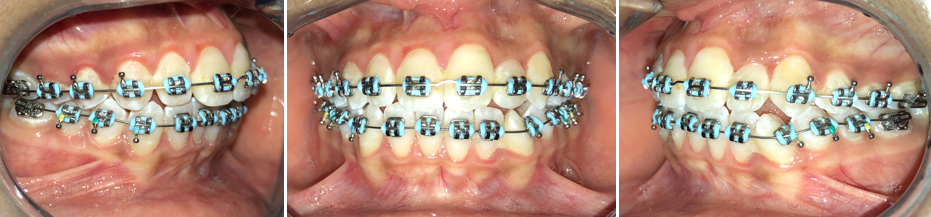
Ortodoncia convencional en dentición permanente
Se trata de la ortodoncia definitiva, que va a mover los dientes a la posición en la que se van a quedar. Buscamos establecer una oclusión o mordida correcta, conseguir una estética facial y mejorar el habla (hay cambios en los puntos articulatorios al mover los dientes).
Los pacientes con fisura pueden presentar ausencia de dientes en la zona de la fisura. En este momento hay que decidir si se puede cerrar el espacio moviendo sus propios dientes o si es necesario colocar una prótesis.
Es importante el uso de retenedores para mantener los dientes en la posición en la que los dejamos. Serán necesarios toda la vida.
Por lo general, se usan brackets convencionales de metal. Existe controversia sobre el uso de ortodoncia invisible en pacientes con fisura, todavía no hay artículos científicos al respecto. Algunas experiencias parecen señalar que resulta mucho más difícil mover los dientes con este tipo de ortodoncia, en pacientes con fisura.
Cirugía ortognática
Es el último paso para finalizar la ortodoncia. Busca colocar los huesos maxilares y mandibulares en la posición correcta de relación. Se puede necesitar operar el hueso de arriba y/o el de abajo. Existe también la distracción osteogénica cuando la distancia entre el hueso de arriba y el de abajo es muy importante.
Retención
Está presente en todos los pacientes que llevan ortodoncia, pero está aún más presente en los pacientes con fisura. En todas las etapas de tratamiento valoraremos si es necesaria para mantener en su sitio los cambios logrados.
Los problemas en la retención dependerán de las condiciones anatómicas y fisiológicas, de la contracción del tejido cicatricial, de la posible pérdida de soporte óseo, de la posición anómala de la lengua y de la ausencia de dientes.
Para la selección de la retención tendremos en cuenta:
- El ancho del defecto original
- Los detalles de la primera y segunda cirugía
- La técnica quirúrgica y la pericia del cirujano que operó
- Las relaciones dentales antes de la ortodoncia
- El grado de expansión ortodóntica realizada
- La edad del paciente
En función de estas variables, elegiremos una retención removible o una retención fija.
La retención removible tiene una buena adaptabilidad porque es de quita y pon, se puede realinear o ajustar, es fácil de colocar y ajustar y podemos tener un control del fantoma (si falta un diente, puedo poner uno en el aparato para que estéticamente se corrija ese defecto mientras lleva el aparato puesto).
La retención fija es más deseable por los doctores porque tiene mayor estabilidad, se coloca por tiempo indefinido, es más estético y funcional pero conlleva un alto riesgo de caries.